Metabolizm glukozy w ciąży oraz "słodkie" mamy

Mówi się, że ciąża działa procukrzycowo/diabetogennie oraz że stan insulinooporności jest stanem fizjologicznym, wpisanym w przebieg prawidłowej, fizjologicznej ciąży. I jest to prawda, gdyż jak już wielokrotnie wspominałam, pisząc na temat masy ciała w ciąży czy dolegliwości ze strony układu pokarmowego u kobiet ciężarnych, zachodzi dużo zmian adaptacyjnych, nie tylko w kwestiach widocznych gołym okiem jak anatomia (np. postawa ciała na skutek zwiększającego się brzuszka), a również wiele zmian fizjologicznych, biochemicznych, hematologicznych i immunologicznych.
Wszystkie adaptacje w metabolizmie glukozy służą po to, aby oszczędzać węglowodany dla płodu - tak więc stan fizjologicznej insulinooporności służy jako adaptacja organizmu matki, aby umożliwić jak najlepsze i ciągłe dostarczanie składników odżywczych do szybko rosnącego płodu przez łożysko w celu promowania jego prawidłowego rozwoju, pomimo przerywanego przyjmowania pokarmu przez matkę.
Matczyna insulinooporność prowadzi do zwiększonej lipolizy, umożliwiając organizmowi ciężarnej kobiety preferencyjne stosowanie kwasów tłuszczowych, jako głównego rodzaju paliwa/energii, zachowując i oszczędzając dostępną glukozę i aminokwasy dla płodu, minimalizując jednocześnie katabolizm białek ustrojowych. Natura „is a bitch” – ale nadanie życia potomstwu (z perspektywy ewolucji) jest kwestią o wiele ważniejszą niż samopoczucie matki.
CZYM W OGÓLE JEST CUKRZYCA CZY INSULINOOPORNOŚĆ
Cukrzyca, pisząc ludzkim językiem, jest stanem, w którym dochodzi do hiperglikemii, czyli do zwiększonego poziomu glukozy (cukru) we krwi. Stan cukrzycy może się rozwinąć ze względu na względny lub bezwzględny niedobór insuliny.
Insulina jest hormonem, produkowanym przez trzustkę, którego zadaniem jest „dostarczyć” (jak taksówka) glukozę do tkanek docelowych, takich jak wątroba, tkanka tłuszczowa, mózg czy mięśnie, co w końcowym etapie ma spowodować obniżenie się poziomu glukozy we krwi.
Z bezwzględnym niedoborem insuliny mamy do czynienia, kiedy trzustka z powodu np. autoimmunizacyjnej choroby cukrzycy typu I przestaje produkować wystarczającą ilość insuliny – poziom insuliny zatem będzie bardzo niski. Kiedy mówimy o względnym niedoborze mamy na myśli właśnie stan insulinooporności, w którym trzustka produkuje wystarczającą lub nawet za dużą ilość insuliny (jako mechanizm wyrównawczy/kompensacyjny), ale wyżej wspomniane tkanki docelowe mają zmniejszoną zdolność do reagowania na jej stężenie, czyli jest to nic innego jak defekt w działaniu insuliny na tkanki docelowe.
W przypadku insulinooporności w przebiegu ciąży czy cukrzycy ciężarnych najczęściej więc mamy do czynienia z tym drugim mechanizmem.
DLACZEGO TAK SIĘ DZIEJE – CZYLI MECHANIZMY POWODUJĄCE STAN FIZJOLOGICZNEJ INSULINOOPORNOŚCI W CIĄŻY
Średnio statystycznie badania naukowe przeprowadzane na kobietach zdrowych, czyli po wykluczeniu:
- kobiet z nadciśnieniem tętniczym;
- insulinoopornością, cukrzycą typu II czy I przed ciążą;
- insulinoterapią;
- hipoglikemią;
- paleniem tytoniu;
- alkoholizmem;
- chorobami wątroby, serca lub nerek lub innymi poważnymi chorobami;
- po wykluczeniu też kobiet z ciążą wielopłodową,
wykazały, że tolerancja glukozy jest znacząco upośledzona, ze względu na szereg czynników, takich jak wzrost poziomu estrogenów, progesteronu, ludzkiego laktogenu łożyskowego (hPL), który ma właściwości somatotropowe, podwyższony poziom kortyzolu we krwi czy też stężenie TNF-α.
Powyższe hormony powodują, że wraz z postępowaniem ciąży:
- wydzielające insulinę komórki beta trzustki ulegają hiperplazji (pojęcie oznaczające powiększenie tkanki lub narządu na skutek zwiększenia liczby komórek), co powoduje zwiększone wydzielanie insuliny. Wzrost wydzielania się insuliny i poziom tego hormonu zarówno na czczo jak i średnio statystycznie (pomiar peptydu C) wraz zaawansowaniem ciąży postępuje i w 2 trymestrze jest średnio o 30% wyższy, a w 3 trymestrze średnio o 60-65% wyższy w porównaniu z grupą kontrolną kobiet nie ciężarnych;
- wyżej wymienione hormony przez zakłócanie sygnalizacji receptora insuliny zmniejszają wrażliwość na insulinę tkanek docelowych stopniowo wraz w zaawansowaniem ciąży nawet o 50-70% w stosunku do okresu przed ciążą;
- podstawowa endogenna wątrobowa produkcja glukozy wzrasta o ok. 20-30%, aby zaspokoić rosnące potrzeby łożyska i płodu;
- średnie stężenia glukozy w różnych trymestrach nie różnią się znacząco, ale to ze względu na to, że stopniowy spadek wrażliwości na insulinę w miarę postępu ciąży, zwiększa w mechanizmie wyrównawczym ilość insuliny wytwarzanej w odpowiedzi na zwiększone stężenie glukozy. W normalnej, fizjologicznej ciąży może wystąpić nawet o ok. 200% do 250% zwiększenie się wydzielania insuliny w celu utrzymania euglikemii (prawidłowego stężenia cukru we krwi) u przyszłej matki.
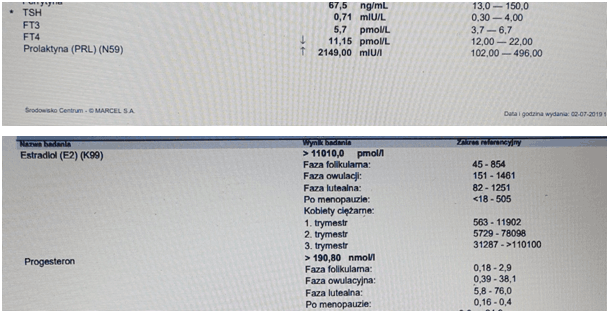
Poniżej zamieszczam zdjęcia moich wyników hormonalnych z 25 tygodnia ciąży jako przykład stężenia hormonów płciowych.
Czyli chronologia wydarzeń i objawów ze względu na powyższe mechanizmy w przebiegu ciąży wygląda zazwyczaj następująco:
- najpierw we wczesnej ciąży, która dotyczy I trymestru, mamy prawidłową tolerancję glukozy lub nieznacznie poprawioną, a wrażliwość na insulinę też jest albo prawidłowa albo zwiększona. Zwiększoną wrażliwość na insulinę podczas wczesnej ciąży może spowodować pojawianie się hipoglikemii reaktywnej (nadmierne po posiłkowe spadki glukozy we krwi, poniżej 70 mg/dl);
- potem im bardziej ciąża postępuje, rosnące poziomy wyżej wspomnianych hormonów powodują zmniejszoną wrażliwość tkanek na insulinę, ze względu na co rozwija się insulinooporność i aby zrekompensować ten coraz bardziej postępujący stan IO, zwiększa się produkcja insuliny z komórek beta trzustki co prowadzi do hiperinsulinemii wyrównawczej. Skutkiem tej sytuacji są występujące objawy hipoglikemii (niskiego poziomu cukru we krwi) przy obecnej hiperglikemii (czyli zwiększonego poziomu cukru/glukozy we krwi). Insulinooporność u przyszłej matki zazwyczaj rozpoczyna się w okolicach 20 tygodnia ciąży i osiąga swój szczyt w trzecim trymestrze ciąży.
Wpływ tych hormonów na wrażliwość na insulinę najmocniej się zauważa dopiero po porodzie – kiedy występuje nagła poprawa insulinowrażliwości, czyli cofnięcie się stanu insulinooporności, co znowuż chwilowo może doprowadzać do hipoglikemii reaktywnej w połogu.
CUKRZYCA CIĘŻARNYCH
Poziomy glukozy mogą zacząć przekraczać normalne przyjęte fizjologiczne normy w przebiegu ciąży i wtedy mówimy o stanie cukrzycy ciężarnych (z angl. GDM, czyli gestational diabetes mellitus). Warto wspomnieć też o tym, że cukrzycą ciążową możemy nazwać jedynie sytuację, kiedy u kobiety problemy z gospodarką cukrową pojawiły się po raz pierwszy w przebiegu ciąży, a nie kobietach leczonych już wcześniej z powodu takich zaburzeń.
Cukrzyca ciężarnych dotyka ok 3-12% społeczeństwa kobiecego, a patofizjologia (przyczyna rozwoju) GDM nadal pozostaje dość kontrowersyjna. Cukrzyca ciężarnych może zarówno stanowić skrajny przejaw zmian metabolicznych, które normalnie występują w przebiegu ciąży, jak i odzwierciedlać predyspozycje do cukrzycy typu 2 o podłożu genetycznym. Rzeczywiście badania wykazują, iż mimo tego, że u 90% kobiet cukrzyca mija po rozwiązaniu, to jednak ok 50% kobiet z GDM w trakcie ciąży są zagrożone rozwojem cukrzycy typu 2 oraz nadciśnienia w przyszłości.
Czy to oznacza, że nie ma innych czynników ryzyka? Nie do końca! Wiemy, że szereg dodatkowych czynników zwiększa ryzyko rozwoju GDM, między innymi:
- Młodszy wiek matki – po 35 roku życia rozwój cukrzycy ciężarnych z ok 1% zwiększa się do 10%;
- Nadwaga i otyłość przed ciążą (mimo, że kobiety z prawidłową kompozycją sylwetki też chorują na GDM);
- Każda następna ciąża zwiększa ryzyko wystąpienia GDM;
- Przebyta GDM w poprzedniej ciąży;
- Urodzenia dziecka powyżej 4 kg w poprzedniej ciąży;
- Niepowodzenia ciążowe w poprzednich ciążach (poronienia, zgony wewnątrzmaciczne, wady rozwojowe itd.);
- Rozpoznane PCOS przed ciążą;
- Historia cukrzycy w rodzinie;
- Rozpoznana insulinooporność przed ciążą;
- Nałogowe palenie papierosów;
- W ok 50% kobiet nie znane są przyczyny rozwoju GDM, szczególnie w przypadku tych szczupłych i bez powyższych czynników ryzyka domniemam, że to są przypadki predyspozycji genetycznej.
POWIKŁANIA CUKRZYCY CIĄŻOWEJ
Choć sama cukrzyca ciążowa nie jest bardzo groźna dla naszego potomka i nie zwiększa znacząco ryzyko wad rozwojowych, bo zazwyczaj zaczyna się w dość zaawansowanych już jej etapach - wady rozwojowe i poronienia na skutek GDM możliwe jedynie wtedy, kiedy pojawi się w pierwszym trymestrze ciąży, co raczej bardzo rzadko się zdarza. Niemniej jednak wiele innych komplikacji GDM zarówno dla dziecka jak i dla matki są dość częste, jak:
- Przede wszystkim jest to tzw. makrosomia (nadmierny wzrost i masa ciała płodu, z angl. LGD, czyli large for gestational age) co zwiększa ryzyko głównie urazów okołoporodowych i zwiększa szansę na rozwiązania przez cięcie cesarskie;
- Podwyższony poziom glukozy we krwi matki wraz ze zwiększonym transportem glukozy do dziecka może spowodować, że płód będzie wytwarzał więcej własnej insuliny, czego skutkiem może być hipoglikemia u dziecka w pierwszych dobach życia;
- Wielowodzie, które zwiększa ryzyko porodu przedwczesnego;
- Nadciśnienie indukowane ciążą oraz tzw. stan przedrzucawkowy;
- Dzieci kobiet z GDM narażone na zwiększone ryzyko licznych dysfunkcji metabolicznych w dzieciństwie oraz w wieku dorosłym co stwarza potencjał błędnego koła - ryzyko rozwoju zespołu metabolicznego, cukrzycy, nadciśnienia, hiperlipidemii i zaburzeń sercowo-naczyniowych.
Warto wiedzieć o tym, że prawidłowo prowadzona, kontrolowana i unormowana cukrzyca ciążowa nie doprowadzi do powyższych komplikacji, zatem jeśli zostanie ona zdiagnozowana bardzo ważna jest współpraca z lekarzem oraz dietetykiem.
Na poniższym zdjęciu wklejam swój prawidłowy dla ciąży wynik krzywej glukozowo-insulinowej z 25 tygodnia ciąży.

O diagnostyce w kierunku cukrzycy ciążowej oraz podejście dietetyka do danego tematu omawiam na załączonym nagraniu na YT.
https://www.youtube.com/watch?v=dyJ-PUaMYVw
 ⮜ Poprzedni artykuł
⮜ Poprzedni artykuł
Interakcje leków i suplementów
 Następny artykuł ⮞
Następny artykuł ⮞


