Dlaczego odpowiednia suplementacja jest tak ważna dla Twojej tarczycy? Słowo o powstaniu Thyroset

Choroba Hashimoto, tarczyca, a w szczególności jej niedoczynność - to chyba ostatnio jedne z najczęściej wyszukiwanych przez kobiety terminów w Google, rzecz jasna w kontekście medycznym. Ma to swoje uzasadnienie - choroby tarczycy są bowiem obecnie uznawane za jedne z najczęściej występujących schorzeń i określa się je już jako choroby cywilizacyjne.
To, że niedoczynność tarczycy oraz jej autoimmunologiczne zapalenie, zwane chorobą Hashimoto, leczy się syntetycznym hormonem – tyroksyną, wydaje się wiedzieć większość chorych osób. Kwestią znacznie mniej popularną (choć szczęśliwie wyraźna jest tu tendencja wzrostowa!) jest łączenie dietoterapii z tradycyjnie prowadzoną farmakoterapią. Dlaczego ma to takie znaczenie? Ponieważ z każdym dniem rośnie ilość doniesień naukowych potwierdzających, że w rozwoju i terapii chorób tarczycy kluczem są codzienne nawyki żywieniowe - prawidłowo zbilansowana dieta i dobrze dobrana suplementacja.
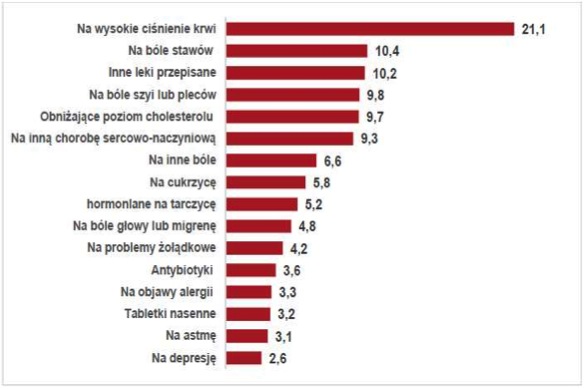
Choroby tarczycy u kobiet stanowią siódmą największą grupę chorób przewlekłych, na które przypisuje się leki (dane statystyczne GUS, Raport: stan zdrowia ludności 2014 r.).
Niedoczynność tarczycy charakteryzuje się niedoborem lub nieprawidłowym działaniem hormonów tarczycy: tyroksyny – T4 i trójjodotyroniny – T3. Nie jest wiedzą tajemną, że skutkiem tych nieprawidłowości jest spowolnienie procesów metabolicznych w organizmie człowieka a w konsekwencji - znaczne zaburzenia w procesie trawienia. Warto zdać sobie jednak sprawę, że tarczyca odpowiedzialna jest aż za około 30% spoczynkowej przemiany materii, dlatego przy niedoborze jej hormonów dostarczana z pożywieniem energia jest magazynowana w postaci tkanki tłuszczowej, co bardzo często skutkuje nadmierną masą ciała. Sytuacja ta jest tymbardziej niekorzystna, ponieważ problemy z utrzymaniem prawidłowej wagi ciała wpływają z kolei na normalizację całej gospodarki hormonalnej ustroju. Dodatkowo, wspomniane hormony tarczycy odgrywają istotną rolę w pobudzaniu mięśnia sercowego oraz pracy układu nerwowego i mózgu. Mają także istotne znaczenie w prawidłowym funkcjonowaniu większości tkanek organizmu i charakteryzują się najszerszym spektrum działania spośród poznanych hormonów.
Wśród przyczyn niedoczynności tarczycy upatruje się między innymi: infekcje wirusowe, stosowane leki, nieprawidłową dietę, zaburzenia hormonalne czy toksyny towarzyszące nam w codziennym życiu. Niestety, objawy niedoczynności tarczycy są na tyle różnorodne, że często zdarza się, że pacjenci leczeni są z powodu kilku różnych chorób (np. depresji, zbyt wysokiego poziomu cholesterolu, problemów skórnych czy sercowych). Dotyczy to szczególnie postaci subklinicznej niedoczynności tarczycy. Niedoczynność tarczycy może być także wrodzona, jednak coraz częściej spotyka się stwierdzenie, że najczęstszym powodem tego zaburzenia jest choroba Hashimoto. Została ona opisana po raz pierwszy w 1912 roku przez japońskiego lekarza Hakaru Hashimoto. W pracy opublikowanej na łamach Archiv für Klinishe Chirurgie, Hashimoto bardzo dokładnie przedstawił obraz kliniczny i histologiczny czterech przypadków chorych, u których jako pierwszy wykrył tą tak popularną dziś nieprawidłowość.
Autoimmunologiczne zapalenie tarczycy (choroba Hashimoto) jest tzw. chorobą z autoagresji. Oznacza to, że układ immunologiczny organizmu produkuje przeciwciała skierowane wobec samego siebie – przeciwko dwóm kluczowym dla działania tarczycy hormonom - peroksydazie tarczycowej (anty-TPO) i tyreoglobulinie (anty-TG). Skutkiem tych nieprawidłowości jest pojawienie sie nacieków limfocytarnych na tarczycy oraz zanikanie komórek pęcherzykowych tego gruczołu. Dane epidemiologiczne dotyczące choroby Hashimoto są niezwykle homogenne – znacznie częściej diagnozowana jest ona u kobiet, w szczególności w wieku reprodukcyjnym. Jak w przypadku każdej choroby o podłożu autoimmunologicznym, także tutaj niezwykle trudne jest określenie jednoznacznej przyczyny jej występowania. Uważa się, że na rozwój choroby Hashimoto mogą mieć wpływ czynniki środowiskowe – stres, palenie papierosów, infekcje wirusowe, elementy żywieniowe - niedobór selenu, nadmiar jodu (o czym bezwarunkowo należy pamiętać!), jak również inne choroby autoimmunologiczne.
Tak naprawdę to pozwolę sobie na stwierdzenie, że choroby Hashimoto nie da się uniknąć i niestety na to czy się pojawi – nie mamy wpływu. Wszystko za sprawą genów i pojawiającego się w organizmie procesu autoimmunologicznego. Dlatego aby móc działać u źródła i uniknąć chorób współistniejących, osoby obciążone powinny wykonywać profilaktyczne badania na stężenie hormonów tarczycy oraz każdorazowo informować lekarza prowadzącego o ryzyku zachorowania – niektóre grupy leków bowiem mogą przyczynić się do rozwoju tej choroby. Należy sobie także zdać sprawę, że w przypadku choroby Hashimoto terapia hormonalna niekoniecznie musi spowodować poprawę samopoczucia. Liczne objawy i nieprawidłowości funkcjonowania organizmu występujące u pacjentów nią dotkniętych mogą być spowodowane zarówno niedoczynnością tarczycy, konsekwencjami stanu zapalnego (wywołanego reakcją autoimmunologiczną) oraz niejednokrotnie współistniejącymi infekcjami i nietolerancjami pokarmowymi. Leczenie hormonalne to tylko połowa sukcesu, ponieważ nie usuwa problemu u jego źródła. Niezwykle ważny jest sam proces autoimmunologiczny – a ściślej jego przyczyny i wynikające z niego konsekwencje.
Niepodważalnie - farmakoterapia w niedoczynności tarczycy i chorobie Hashimoto stanowi niezwykle ważny element postępowania, jednak odpowiednio zbilansowana dieta, dostarczająca niezbędnych składników odżywczych wykorzystywanych do syntezy hormonów tarczycy, a także unikanie produktów, które mogą ten proces zaburzać, ma niezwykle istotne znaczenie jako działanie wspomagające leczenie.
Dlaczego tak ważna jest suplementacja?
W teorii dobrze zbilansowana dieta pozwala dostarczyć wszystkich niezbędnych składników pokarmowych w odpowiednich ilościach. Niestety, jak to w życiu, nie zawsze to założenie sprawdza się w praktyce. Istnieje wiele czynników, które istotnie mogą utrudniać ich prawidłowe wchałanianie, a w konsekwencji prowadzić do znacznych niedoborów niezbędnych witamin i minerałów. Dokładnie taka sytuacja może mieć miejsce u osób dotkniętych chorobą Hashimoto. Osłabiony metabolizm uniemożliwia bowiem pełnowymiarową ekstrakcję witamin i minerałów z przyjmowanych pokarmów. Dlatego najnowsze badania dowodzą, że kluczem do prawidłowego funkcjonowania osób dotkniętych tą chorobą jest prawidłowa i zbilansowana suplementacja, która uzupełnia niedoborową dietę. Wykazano bowiem, że odpowiednio dobrane witaminy i mikroelementy wykazują zarówno działanie usprawniające pracę tarczycy jak i oddziaływanie holistyczne wobec całego organizmu - przyczyniając się znacznie do poprawy jego funkcjonowania.
Witamina D kojarzona jest przede wszystkim ze swojego dobroczynnego wpływu na tkankę kostną (utrzymywanie jej odpowiedniej mineralizacji) oraz oddziaływania na stężenie wapnia i fosforanów w surowicy krwi. Niedobory witaminy D sprzyjają powstawaniu nowotworów, chorób układu sercowo-naczyniowego oraz zaburzeniom metabolicznym, w tym insulinooporności i otyłości. Witamina D zmniejsza też produkcję cytokin prozapalnych i stymuluje wytwarzanie cytokin przeciwzapalnych. Ze względu na swoje właściwości immunomodulujące wpływa ona także na regulację proliferacji i różnicowanie komórek układu immunologicznego. Coraz częściej pojawiają się również doniesienia podkreślające jej znaczenie w kontekście prawidłowego funkcjonowania tarczycy w chorobie Hashimoto. Zaobserwowano, że stężenie witaminy D (określane poprzez poziom jej głównego metabolitu - 25OHD3) we krwi osób cierpiących na chorobę Hashimoto oraz inne choroby autoimmunologiczne, jest znacznie niższe aniżeli w przypadku osób zdrowych i powiązane z ilością przeciwciał przeciwko peroksydazie tarczycowej i tyreoglobulinie [1]. Ponadto badania prowadzone na modelach zwierzęcych wykazały, że suplementacja witaminą D zapobiega rozwojowi chorób autoimmunologicznych [2]. Dodatkowo niedobór witaminy D u osób z chorobą Hashimoto może być przyczyną zaburzonej jelitowej absorpcji wapnia, zatem dieta powinna obfitować w te składniki lub powinna być włączona jej dodatkowa suplementacja [2,3].
Na szczególną uwagę zasługują kwasy tłuszczowe omega-3. Posiadają one szeroko udokumentowane działanie przeciwzapalne [4], dzięki czemu stanowią istotny element wspomagający terapię choroby Hashimoto. Głównym przedstawicielem kwasów omega-3 jest kwas α-linolenowy (ALA) – prekursor długołańcuchowych kwasów tłuszczowych (LC-PUFA). W wyniku zachodzących przemian enzymatycznych dochodzi do wydłużenia cząsteczki ALA i powstania kwasów: eikozapentaenowego (EPA) i dokozaheksaenowego (DHA). ALA pochodzi głównie z produktów pochodzenia roślinnego natomiast kwasy EPA i DHA z ryb i owoców morza. Konwersja ALA do EPA i DHA wynosi kolejno u mężczyzn 8%, zaś u kobiet te procesy zachodzą z wydajnością 9% [4]. Kwasy omega-3 należą do grupy WNKT (wielonienasyconych kwasów tłuszczowych). Niedobory tych tłuszczów w diecie dotyczą aż 96% kobiet z rozpoznaną chorobą Hashimoto [5]. Ze względu na szerokie spektrum działania kwasów omega-3 osoby chore powinny rozważyć wprowadzenie ich do swojej codziennej diety co najmniej w ilości 500mg dziennie [6]. Wykazano, że dieta bogata w kwasy tłuszczowe omega-3 oraz ich suplementacja zapobiega wystąpieniu dolegliwości towarzyszących chorobie Hashimoto (cukrzyca typu II, otyłość czy nadwaga), a także łagodzą już istniejące objawy wywołane przewlekłym stanem zapalnym [7]. Liczne badania z wykorzystaniem tych tłuszczów pokazały, że wpływają one korzystnie na:
- zmniejszenie epizodów zaburzeń nastroju, stanów depresyjnych
- redukcję przewlekłego uczucia zmęczenia i nadmiernej senności
- stabilizację zaburzeń gospodarki lipidowej
- poprawę kondycji włosów i stanu skóry
Należy jednak pamiętać, że zwiększone spożycie kwasów omega-3 wymaga wprowadzenie do diety dodatkowej ilości witaminy E (w celu uniknięcie reakcji wolnorodnikowych pojawiających się w procesie psucia się tłuszczów). Najlepszym jej źródłem są nierafinowane oleje tłoczone na zimno (najlepiej te jednocześnie bogate w kwasy omega-3) oraz naturalna witamina E w postaci suplementu.
Selen to pierwiastek, który najczęściej kojarzony jest z (nie)prawidłowym funkcjonowaniem tarczycy. Ma to swoje naukowe, biologicznie uzasadnienie. Tarczyca jest bowiem narządem o największym stężeniu selenu – cechuje się najwyższą zawartością tego pierwiastka na gram swojej tkanki. Selen w połączeniu z białkami tworzy związki o działalności przeciwutleniającej, takie jak peroksydaza glutationowa (ang. glutathione peroxidase, GPx). Związki te, zwane selenoproteinami chronią tarczycę przed destruktywnym działaniem nadtlenku wodoru, powstałego w trakcie przemiany jodu do postaci aktywnej – działają jako antyoksydanty. Wspomniany nadtlenek wodoru jest silnym utleniaczem i powoduje znaczące uszkodzenie komórek. Kiedy spożycie jodu jest wysokie, produkcja nadtlenku wodoru również wzrasta a co za tym idzie niezbędna jest większa ilość selenu, by zneutralizować jego szkodliwe działanie. Niedobór selenu prowadzi zatem do niebezpiecznego wzrostu poziomu szkodliwego nadtlenku wodoru. Związek ten powoduje silne uszkodzenia komórek i stan zapalny w miąższu tarczycy. Powstałe ognisko zapalne skutkuje kumulacją komórek układu odpornościowego, które tworząc tzw. nacieki, gromadzą się w odpowiedzi na sygnał organizmu do interwencji.
Jak działa tutaj selen? Przede wszystkim wymienia się jego rolę w regulacji produkcji nadtlenku wodoru oraz jego metabolitów. Pierwiastek ten jest także elementem budulcowym w produkcji hormonów tarczycy. Badania wykazują, że suplementacja selenu u osób z niedoczynnością tarczycy przyczynia się do normalizacji jej funkcji. Ponadto, u osób z chorobą Hashimoto przyjmujących selen, zmniejsza się poziom autoprzeciwciał anty-TPO (przeciwko peroksydazie tarczycowej), oraz wskaźniki stanu zapalnego. W niektórych przypadkach 3-miesięczna suplementacja tym pierwiastkiem zmniejszała o połowę poziom przeciwciał anty-tarczycowych [8,9].
Podsumuwując, selen:
1) Katalizuje produkcję aktywnej formy hormonów tarczycy (przemianę T4 do T3)
2) Chroni tarczycę przed destruktywnym działaniem nadtlenku wodoru poprzez tworzenie selenoprotein.
Jak suplementować? Warto wspomnieć, że prepaty typu „multiwitamina“ nie są najszczęśliwszysm rozwiązaniem. Obecność innych składników może istotnie zaburzać wchłanianie selenu. Przykładem mogą być preparaty składające się z cynku i selenu. Są to pierwiastki antagonistyczne i wzajemnie znoszą swoje działanie, efektem czego jest brak oczekiwanych rezultatów lub są one nieprzewidywalne. Co więcej, pierwszy z nich powinien być przyjmowany wieczorem, a drugi rano. Dzienna dawka selenu powinna być przyjęta razem z witaminą E, która z jednej strony poprawia jego wchłanianie, z drugiej zaś – dzięki obecności selenu - wykazuje wówczas większy potencjał antyoksydacyjny.
Żelazo jest kolejnym, ważnym elementem w diecie osób z niedoczynnością tarczycy i chorobą Hashimoto. Wykazano, że zbyt niski poziom żelaza powoduje zmniejszoną syntezę hormonów tarczycy poprzez zmniejszoną konwersję T4 do T3 oraz przyczynia się do zwiększonego wydzielania TSH [10]. Problem anemii może dotykać nawet 60% osób z niedoczynnością tarczycy, dlatego przy stwierdzonym niedoborze żelaza warto szczególnie zwrócić uwagę na wzbogacenie diety w ten pierwiastek lub jego suplementację [11].
Cynk to pierwiastek, którego obecność jest kluczowa by zachować dobre samopoczucie i szeroko pojęte - zdrowie. Jest niezbędny do prawidłowego funkcjonowania zmysłów węchu i smaku, odtruwania, gojenia ran i… pracy tarczycy. Bez niego nie mogą zachodzić kluczowe w organizmie procesy, jest bowiem katalizatorem wielu reakcji enzymatycznych – uczestniczy w syntezie DNA, pracy układu immunologicznego, syntezie białek i tworzeniu komórek. W sposób pośredni lub bezpośredni jest także zaangażowany w przemiany białek, tłuszczów i węglowodanów, jak również przemiany energetyczne. Z całą pewnością grupą osób, która powinna w sposób szczególny zwrócić swoją uwagę na odpowiednie spożycie cynku z dietą są osoby cierpiące z powodu rozmaitych chorób o podłożu autoimmunizacyjnym (np. choroba Hashimoto, celiakia, reumatoidalne zapalenie stawów, nieswoiste choroby zapalne jelit, cukrzyca typu I, łuszczyca, stwardnienie rozsiane). Wynika to z faktu, iż cynk wywiera istotny wpływ na regulację funkcjonowania układu immunologicznego, zarówno odporności wrodzonej, jak i nabytej, co ma znaczenie w przypadku stanów patologicznych w których obserwuje się niedobór tego pierwiastka oraz przewlekły stan zapalny [12]. Szacuje się, że jedna na cztery osoby na świecie może mieć niedobór tego pierwiastka, dotyczy to też w większości osób z niedoczynnością tarczycy. Niedobór cynku uniemożliwia konwersję hormonu T4 do T3. Jest on także niezbędny do produkcji TSH, dlatego też osoby u których TSH wytwarzane jest stale (z niedoczynnością tarczycy) są znacznie bardziej narażone na jego niedobory [13,14].
Ponieważ cynk nie gromadzi się w organizmie, jego suplementacja zalecana jest nawet osobom zdrowym, a ludzie z chorobą Hashimoto i innymi chorobami o charakterze autoimmunologicznym powinni codziennie zażywać suplement z cynkiem. Objawami jego niedoboru to między innymi gorsze gojenie ran, cienkie łamliwe paznokcie, zaburzony zmysł smaku oraz zmęczenie [14].
Choroba Hashimoto pociąga za sobą szereg chorób współistniejących, może jej także towarzyszyć niedokrwistość megaloblastyczna, wynikająca z niedoboru witaminy B12. Jej obecność jest bowiem niezbędna do prawidłowego funkcjonowania erytrocytów, wspomaga metabolizm składników pokarmowych – odgrywa istotną rolę w metabolizmie białka, oraz działa korzystnie na układ nerwowy. Przy jej niedoborach pojawia się zmęczenie, depresja, problemy ze wzrokiem, oraz zaburzenia chodu i czucia. Witamina B12 umożliwia także syntezę DNA. Dlatego też należy zwrócić uwagę na to by znajdowała się w stosowanej diecie i kontrolnie monitorować jej stężenie w organizmie [15]. U kogo nie będzie wystarczającej podaży witaminy B12? Wykazano, że niedobory witaminy B12 mogą dotyczyć aż 40% osób cierpiących na niedoczynność tarczycy i chorobę Hashimoto [16]. Dotyczy to także wegetarian i alkoholików. Ze skrajnych sytuacji wymienić można osoby zaniedbane, niedożywione i wyniszczone, np. chorobą nowotworową. Najlepszą formą (o największej biodostępności dla organizmu) jest metylowana forma witaminy B12. Ma to niezwykle istotne znaczenie w kontekście mutacji genu MTHFR.
Ze względu na przewekły stan zapalny, dieta osób z chorobą Hashimoto powinna pokrywać zapotrzebowanie na witaminy antyoksydacyjne - A,C i E. Wykazują one bardzo silne działanie przeciwdziałające wolnym rodnikom tlenowym i łagodzą stres oksydacyjny, będącym czynnikiem niszczącym komórki tarczycy. Wyniki badań wykazały również, że suplementacja 500 mg wtaminy C wraz z hormonem tarczycy – lewotyroksyną (Euthyrox/Lethrox) istotnie poprawiała wchłanianie tego hormonu. Co istotne, w grupie osób przyjmujących witaminę C wraz z Lewotyroksyną zaobserwowano lepsze wyniki zarówno dla poziomu TSH jak i fT3 i fT4 [17]. Ponadto, dieta uboga w witaminę A i jod może w większym stopniu przyczynić się do ryzyka rozwoju niedoczynności, w porównaniu tylko do samego niedoboru jodu [3]. W celu uzupełnienia i prawidłowego zbilansowania diety warto sięgać po dobrej jakości suplementy witaminowe.
Dobrze dobrane suplementy istotnie ograniczają stan zapalny w tarczycy, wspomagają jej funkcję i regenerację. Korzystnie działąjąc także na cały organizm, usprawniają jego walkę z chorobą. Kluczem jednak jest zrozumienie co, kiedy i z czym należy łączyć aby rzeczywiście odczuć efekt i nie pozostać tylko na zamiarze wspomagania organizmu.
Potrzeba matką wynalazku – powstanie Thyroset
Rozpoczynając pracę nad Thyroset wiedzieliśmy, że tworzymy produkt, którego po prostu sami potrzebujemy. W naszym najbliższym otoczeniu znajduje się bowiem osoba, która dotknięta jest chorobą Hashimoto i w spektakularny sposób poprawiła  funkcjonowanie swojej tarczycy i całego organizmu mądrą, przemyślaną suplementacją (tak na prawdę to całym workiem suplementów..). Ja sama również borykam się z niedoczynnością tarczycy i włączenie wspomnianych wyżej witamin i minerałów stało się nieodzownym elementem mojej terapii. Świadomość i zauważalne efekty suplementacji to jedno, ale problemem była dla nas ilość tabletek, które dla dobra wsparcia hormonoterapii należy łykać codziennie. Najlepiej kilka razy w ciągu dnia. Do tej pory bowiem na rynku nie istniał suplement wspierający pracę tarczycy, w kompleksowej formie. Dlatego też stworzyliśmy Thyroset - innowacyjny, gotowy protokół suplementacyjny dedykowany osobom z niedoczynnością tarczycy i chorobą Hashimoto. Dlaczego użyłam sformułowania protokół? Ponieważ naszym głównym założeniem było stworzenie produktu, który będzie wspierał farmakoterapię i zabezpieczał przez najbardziej typowymi niedoborami żywieniowymi występującymi w populacji osób chorych na chorobę Hashimoto i niedoczynność tarczycy. Najistotniejsza cecha Thyroset to jego formuła - w maksymalnym stopniu wykorzystuje wzajemne synergie i eliminuje antagonizmy znajdujących się w nim witamin i mikroelementów. Składowe produktu zostały dobrane w taki sposób, aby ich zażywanie było jak najbardziej efektywne i uzupełniało się wzajemnie. Mam tu na myśli zarówno formy chemiczne jego składowych, wzajemnie interakcje pomiędzy nimi i odpowiednie pory dnia na przyjęcie danego składnika.
funkcjonowanie swojej tarczycy i całego organizmu mądrą, przemyślaną suplementacją (tak na prawdę to całym workiem suplementów..). Ja sama również borykam się z niedoczynnością tarczycy i włączenie wspomnianych wyżej witamin i minerałów stało się nieodzownym elementem mojej terapii. Świadomość i zauważalne efekty suplementacji to jedno, ale problemem była dla nas ilość tabletek, które dla dobra wsparcia hormonoterapii należy łykać codziennie. Najlepiej kilka razy w ciągu dnia. Do tej pory bowiem na rynku nie istniał suplement wspierający pracę tarczycy, w kompleksowej formie. Dlatego też stworzyliśmy Thyroset - innowacyjny, gotowy protokół suplementacyjny dedykowany osobom z niedoczynnością tarczycy i chorobą Hashimoto. Dlaczego użyłam sformułowania protokół? Ponieważ naszym głównym założeniem było stworzenie produktu, który będzie wspierał farmakoterapię i zabezpieczał przez najbardziej typowymi niedoborami żywieniowymi występującymi w populacji osób chorych na chorobę Hashimoto i niedoczynność tarczycy. Najistotniejsza cecha Thyroset to jego formuła - w maksymalnym stopniu wykorzystuje wzajemne synergie i eliminuje antagonizmy znajdujących się w nim witamin i mikroelementów. Składowe produktu zostały dobrane w taki sposób, aby ich zażywanie było jak najbardziej efektywne i uzupełniało się wzajemnie. Mam tu na myśli zarówno formy chemiczne jego składowych, wzajemnie interakcje pomiędzy nimi i odpowiednie pory dnia na przyjęcie danego składnika.
Tworząc Thyroset wzięliśmy pod uwagę fakt, że ze względu na swoją budowę oraz sposób wchłaniania i przyswajania, przyjmowane witaminy i składniki mineralne wykazują interakcje pomiędzy sobą, powodując ograniczenie (antagonizm) lub polepszenie wchłaniania (synergia). Musimy być świadomi, że suplementacja bardzo często przeprowadzana jest nieprawidłowo, nie uwzględniajac wykluczającego się działania wielu witamin oraz pierwiastków. Zasady synergizmu i antagonizmu powinny być bezwzględnie przestrzegane podczas suplementacji kilkoma pojedynczymi substancjami, przy projektowaniu tzw. multiwitamin, a także przy tworzeniu zdrowego jadłospisu, co niestety nie zawsze jest praktykowane. Niezwykle istotna jest także pora przyjmowania poszczególnych witamin i pierwiastków, dlatego też Thyroset to zestaw trzech pojemników dostarczających trzech rodzajów kapsułek do stosowania rano, po południu i wieczorem. Każda z kapsułek różni się składnikami aktywnymi, a ich odrębność oraz różne pory dawkowania.
- Rano - specjalnie opracowana olejowa kapsułka zawiera kwasy omega-3 oraz witaminy rozpuszczalne w tłuszczach, w tym kluczowe witaminy: D3, naturalną witaminę E i K2 MK-7.
- Po południu – połączenie składników w tej kapsułce wspiera między innymi wchłanianie żelaza, dzięki zawartości witaminy C. Selen został połączony z witaminą E, dzięki czemu wzmocniony jest antyoksydacyjny charakter oby tych składowych. Zawiera metylowaną formę witaminy B12.
- Wieczorem - magnez i cynk przyjęty osobno pozwala uniknąć niepożądanej interakcji z selenem, dzięki czemu składniki mogą być lepiej wykorzystane. Zawiera metylowaną formę kwasu foliowego (Quatrefolic) oraz wysoką dawkę biotyny.
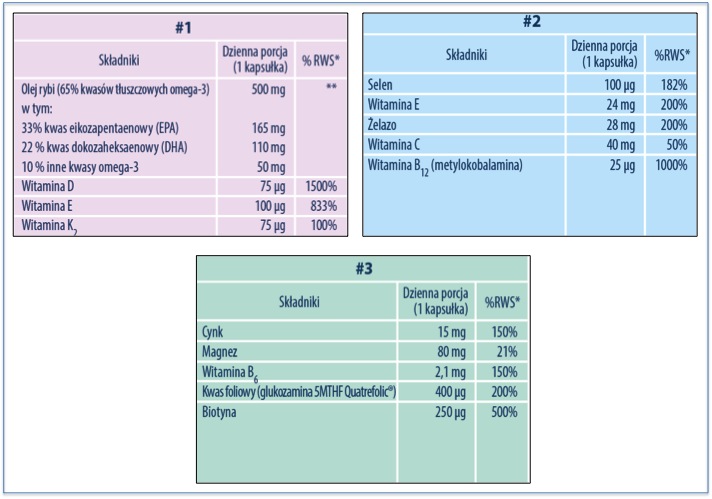
Thyroset to zestaw witamin i mikroelementów w takich formach, jakie uznawane są za jedne z najlepiej biodostępnych (przyswajalnych przez organizm). Mam na myśli organiczne sole, chelaty oraz metylowane formy witamin. Produkt zawiera także wspomnianą, metylowaną witaminę B12 (metylokobalamina) oraz metylowaną formę kwasu foliowego (glukozamina 5-MTHF Quatrefolic®). Są to formy aktywne tych substancji, charakteryzujące się najlepszą biodostępnością, czyli stopniem wchłonięcia przez organizm. Ma to także ogromne znaczenie w kontekście wspomnianego polimorfizmu genu MTHR.
Przy tworzeniu produktu kluczowy były dla nas wybór surowców i składników pomocniczych, dlatego Thyroset charakteryzuje się minimalną zawartością substancji dodatkowych oraz dodatków technologicznych. Dzięki temu nie zawiera dwutlenku tytanu, jest przyjazny dla osób z nietolerancjami i alergiami – jest wolny od glutenu, laktozy oraz białek mlecznych. Produkt został stworzony w oparciu o najwyższe standardy i zgodnie z zasadami Good Manufacturing Practice (GMP).
Niedoczynność tarczycy oraz jej autoimmunologiczne zapalenie to choroby, których podstawę farmakoterapii stanowi leczenie hormonalne. Tworząc Thyroset mieliśmy świadomość, że nie zatrzymamy choroby Hashimoto ani nie uzdrowimy zupełnie tarczycy, jednak chcemy ją maksymalnie wspomóc. Thyroset zawiera bowiem składniki, które mają udokumentowane działanie wspierające pracę tarczycy i jej kliniczną terapię. Oczywiście każdy organizm jest inny i zawsze należy pamiętać, że w przypadku glębszych deficytów konieczna jest dodatkowa suplementacja monopreparatami ustalana zawsze na podstawie badań laboratoryjnych oraz konsutacji medycznej. Istotne jest także by zrozumieć, że prawidłowa suplementacja będzie wspierała organizm do walki z chorobą, ale nigdy nie będzie i nie powinna być głównym działaniem terapeutycznym.
Czytaj dalej:
Źródła:
1. Ucan B, Sahin M, Sayki Arslan M, Colak Bozkurt N, Kizilgul M, Güngünes A, Cakal E, Ozbek M. Vitamin D Treatment in Patients with Hashimoto's Thyroiditis may Decrease the Development of Hypothyroidism. Int J Vitam Nutr Res. 2016 Feb;86(1-2):9-17.
2. Dankers W, Colin EM, van Hamburg JP, Lubberts E. Vitamin D in Autoimmunity: Molecular Mechanisms and Therapeutic Potential. Front Immunol. 2017;7:697. Published 2017 Jan 20. doi:10.3389/fimmu.2016.006
3. Kawicka A., Regulska-Ilow B. : Metabolic disorders and nutritional status in autoimmune thyroid diseases. Postępy Hig. Med. Dośw., 2015 Jan 2; 69(0): 80-9
4. Calder PC. Omega-3 fatty acids and inflammatory processes. Nutrients. 2010;2(3):355-74.
5. Williams CM, Burdge G. Long-chain n3 PUFA: plant v. marine sources. Proc
Nutr Soc 2006;65(01):42e50
6. Wioleta J. Omeljaniuk, Marek Dziemianowicz OCENA SPOSOBU ŻYWIENIA PACJENTEK Z CHOROBĄ HASHIMOTO BROMAT. CHEM. TOKSYKOL. – XLIV, 2011, 3, str. 428-433
7.
8. Drutel A., Archambeaud F., Caron P.: Selenium and the thyroid gland: more good news for clinicians. Clin. Endocrinol., 2013; 78: 155-164
9. Socha K., Dziemianowicz M., Omeljaniuk W. i współpr.: Nawyki żywieniowe a stężenie selenu w surowicy u pacjentów z chorobą Hashimoto. Probl. Hig. Epidemiol., 2012; 93(4): 824-827
10. Stolińska H., Wolańska D.: Składniki pokarmowe istotne w niedoczynności tarczycy. Żyw. Czł. i Metabol., 2012; 39: 221-231
11. Jarosz M.(red.): Normy żywienia dla populacji polskiej-nowelizacja, Instytut Żywności i Żywienia, Warszawa
12. Borawska M., Markiewicz-Żukowska R., Dziemianowicz M. i współpr.: Wpływ nawyków żywieniowych i palenia papierosów na stężenie cynku w surowicy krwi kobiet z chorobą Hashimoto. Bromat. Chem. Toksykol
13. Mahmoodianfard S, Vafa M, Golgiri F, Khoshniat M, Gohari M, Solati Z, Djalali M. Effects of Zinc and Selenium Supplementation on Thyroid Function in Overweight and Obese Hypothyroid Female Patients: A Randomized Double-Blind Controlled Trial. J Am Coll Nutr. 2015;34(5):391-9.
14. Betsy A, Binitha M, Sarita S. Zinc deficiency associated with hypothyroidism: an overlooked cause of severe alopecia. Int J Trichology. 2013;5(1):40-2.
15. Mehmet E., Aybike K., Ganýdagli S., et al.: Characteristics of anemia in subclinical and overt hypothyroid patients. Endocr. J., 2012; 59(3): 213-220.
16. Collins AB, Pawlak R. Prevalence of vitamin B-12 deficiency among patients with thyroid dysfunction. Asia Pac J Clin Nutr. 2016;25(2):221-6. doi: 10.6133/apjcn.2016.25.2.22.
17. Jubiz W, Ramirez M. Effect of vitamin C on the absorption of levothyroxine in patients with hypothyroidism and gastritis. J Clin Endocrinol Metab. 2014 Jun;99(6):E1031-4. doi: 10.1210/jc.2013-4360. Epub 2014 Mar 6
 ⮜ Poprzedni artykuł
⮜ Poprzedni artykuł
Programowanie żywieniowe cz.II – Karmienie piersią - Wpływ na dziecko oraz matkę.
 Następny artykuł ⮞
Następny artykuł ⮞


